Con aproximadamente 60 mil beneficiarios menos, el plan de salud Vital del Gobierno de Puerto Rico culmina hoy a media noche un periodo de transición al nuevo modelo que dejó atrás las ocho regiones en las que estaba dividido el servicio a través de la isla, mientras se adentra en un futuro económico incierto.
PUBLICIDAD
“El programa tiene que seguir buscando posibilidades”, afirmó Ángela Ávila, directora ejecutiva de la Administración de Seguros de Salud (ASES), en entrevista con Metro. “Posibilidades de tener mejor acceso de servicio, posibilidades de calidad de servicios para los beneficiarios”.
La funcionaria explicó que, al inicio del periodo de transición, el 1.o de noviembre de 2018, el plan gubernamental cobijaba 1.2 millones de personas. Pero hasta el 1.o de enero, la cifra alcanzaba 1,140,000 beneficiarios. La razón de la merma, dijo, se debía principalmente a cambios demográficos en Puerto Rico y cambios en los criterios de elegibilidad. No previó grandes cambios en ese sentido, cuando se analicen mañana los cambios en las últimas semanas del período de transición durante el mes de enero.
Recomendados
Bandera de San Germán será cargada por 30 personas en NY
Crean cursos de capacitación para cuidadores
Seguro Social: Cómo detectar una cuenta falsa en una red social
“Lo que estamos completando ahora mismo es la primera fase del nuevo modelo de salud del Gobierno de Puerto Rico. Esto lo que sienta es la base a seguir mejorando un sistema que carece de mucho todavía”, expresó Ávila, al tiempo que sostuvo que “lo vamos a lograr”. Aunque el período de transición culminó, Ávila anunció esta semana la extensión de la garantía de pago a proveedores médicos hasta el 28 de febrero de 2019, por servicios prestados a los beneficiarios de plan Vital.
Dicha garantía aplica a aquellos proveedores que al 31 de octubre de 2018 ofrecían servicios al plan de salud del Gobierno, pero aún no han sido contratados bajo el plan Vital. La directora ejecutiva aseguró que la extensión no responde a que no haya una red de proveedores lo suficientemente amplia para ofrecer los servicios. También reiteró que, a pesar de que ya culminó el periodo de inscripción abierta, los beneficiarios sí podrán realizar cambios de aseguradora, aunque solo una vez al año.
Los números reportados hablan de un periodo de transición intenso: las cifras de ASES sostienen que se procesaron alrededor de 700 mil solicitudes de cambio de aseguradora por parte de los beneficiarios, 289 mil cambios de médicos primarios y 151 mil cambios de grupos médicos. Según la directora ejecutiva, la Administración atendió unas 170 mil llamadas de orientaciones generales (dudas sobre cambios en el plan Vital, cómo cambiar de aseguradora o cuál es la aseguradora asignada al beneficiario), orientaciones de servicio (cómo accedían a medicamentos con prescripciones previas al 1.o de noviembre de 2018, por ejemplo), solicitudes de tarjetas o certificaciones de cubierta que no habían llegado a las manos del paciente y dudas sobre el proceso de recertificación de cubierta.
Para cubrir los gastos por servicio a los beneficiarios de Vital a través de la isla, el Gobierno de Puerto Rico cuenta con $4.8 mil millones de fondos federales de Medicaid, fondos a los que ASES logró acceso el pasado 9 de enero, cuando recibió la aprobación de los Centros de Servicios de Medicare y Medicaid (CMS en inglés). Aún así, Ávila es consciente de los retos económicos en el camino y del reclamo de diversos sectores.
“Definitivamente, nosotros tenemos que ir evolucionando con un plan fiscal y unas proyecciones que se hicieron, con unos reclamos también del sector de Salud”, expresó.
Esa evolución, sin embargo, está más que nunca atada al reclamo de más fondos por parte del Gobierno de Puerto Rico, y la voluntad del Congreso de los Estados Unidos de asignarlos. Los $4.8 mil millones que se asignaron a la isla a principios de 2018, podrían agotarse tan pronto como en septiembre de 2019 o durante los primeros meses del año fiscal federal 2020, que comienza en octubre, sin ninguna garantía —al momento— de que Puerto Rico recibirá una nueva asignación a estos fines.
Reforma de salud sin garantías
El panorama fiscal del plan Vital, a juicio del exsecretario del Departamento de Salud bajo la administración de Pedro Rosselló, Enrique Vázquez Quintana, es el resultado más reciente de una reforma de salud implementada en octubre de 1994 sin las garantías necesarias de que el plan funcionaría.
“Cambiamos un sistema de servicio público sin fines de lucro hacia las compañías de fines de lucro y ese es el error más grande. Creo que no fue beneficioso ese cambio”, afirmó el doctor. “Ahora, añorar un tiempo pasado mejor y revertir al sistema anterior es como tirarle piedras a la luna”. Atado a su incapacidad de financiar con fondos propios, el sistema de salud y la costumbre de acudir al Congreso en busca de más dinero, a juicio de Vázquez Quintana, el Gobierno de Puerto Rico no se ha esforzado por fiscalizar a las compañías aseguradoras con la severidad necesaria.
“[Al Gobierno] no le importa la ganancia excesiva que pueden tener las compañías aseguradoras y no están fiscalizándolas, y las compañías aseguradoras son las que tienen el poder absoluto sobre la reforma [de salud] de Puerto Rico”, apuntó. “Podríamos dar un servicio bueno si economizáramos el dinero como si fuera de nosotros y no le daríamos ganancias excesivas a esas cinco compañías que están en la reforma”.
Asimismo, aunque el exsecretario vio con buenos ojos el hecho de que bajo el nuevo modelo se trate a Puerto Rico como una sola región de salud —en lugar de ocho, como ocurría con el anterior modelo—, manifestó preocupación respecto a qué asegurador le conviene más a un paciente y su capacidad de identificar el adecuado.
Preocupación con las aseguradoras

Tal parece que la preocupación de Vázquez Quintana ha sido una realidad durante el proceso de transición de Vital. Así lo denunció el doctor Víctor Ramos, presidente del Colegio de Médicos Cirujanos de Puerto Rico (CMCPR). De acuerdo con sus expresiones, las compañías aseguradoras que administran el plan utilizaron cartas de intención de médicos primarios de ser parte de una red en particular, para sumarse beneficiarios a su cartera, pero luego algunos contratos entre el médico y el asegurador no se concretaron. Bajo el esquema, la compañía aseguradora logró retener al beneficiario, pero el médico perdió al paciente.
“ASES les garantizó vidas a las aseguradoras, pero no respetó al médico primario que tenía el paciente”, apuntó Ramos. “ASES nunca debió permitirles a las aseguradoras que usaran una carta de intención del médico para coger un paciente, aludiendo que iba a tener ese médico en su red y después virarse para atrás y decirle: ‘Como tú no tienes muchos pacientes en mi plan, no te voy a dar contrato, pero me quedé con tu paciente’. Creo que es un abuso”, argumentó.
Otras preocupaciones planteadas por el médico son falta de claridad en los contratos entre las aseguradoras y los proveedores de servicio, así como falta de fluidez en los pagos.
Aseguradoras compiten “de embuste”
Bajo el nuevo modelo, además, con una sola región de cobertura de salud se dio paso a un sistema de competencia entre las cinco compañías aseguradoras que administran el plan, de modo que los beneficiarios pudieran, de forma libre, seleccionar al asegurador que mayor beneficios le proveyera, según su red de proveedores de servicios, condiciones de salud ya diagnosticadas y tratamientos disponibles. En teoría, eso es lo que debía ocurrir, pero en la práctica, presuntamente, no está sucediendo así.
“Las aseguradoras están compitiendo de embuste”, subrayó el presidente del CMCPR. “Las aseguradoras decidieron a puertas cerradas repartirse las regiones ellas, y entonces, en ‘x’ región, una aseguradora en particular hace mucha propaganda para que todo el mundo se cambie con ella, y las otras no hacen ninguna propaganda para dejar que todas se cambien con esa”, aseguró. El esquema, sostuvo Ramos, obliga a los pacientes, de forma indirecta, a seleccionar una aseguradora en particular “y derrota el principio de la competencia”.
Esa también fue una de las denuncias de la licenciada Alba Rivera Torres, presidenta de la Asociación de Laboratorios Clínicos de Puerto Rico y de la Coalición de Salubristas en Defensa de la Salud (COSADESA). Según dijo, la tendencia es que las aseguradoras se están dividiendo la isla en regiones, obviando uno de los principales cambios bajo el nuevo modelo.
Lo que se observa hasta el momento, relató, es que en la región oeste predomina Triple-S Salud; en la región de la montaña, el Plan de Salud Menonita; en la región suroeste, MMM Healthcare; en la parte norte, First Medical Health Plan; y en la parte sur, Molina Healthcare.
“La situación hasta el momento es que los pacientes no están recibiendo a cabalidad el servicio necesario y que las consecuencias a corto, mediano y largo plazo son que se va a alterar la salud de los pacientes de condiciones crónicas, y va a tener un efecto devastador desde el punto de vista socioeconómico, y como consecuencia, hay un riesgo de un colapso del sistema de salud”, advirtió Rivera.
Según la licenciada, el nuevo modelo carece de un diseño que se traduzca realmente en mejoras a la calidad del servicio al paciente. A su juicio, se trata del mismo talón de Aquiles que ha acompañado a la reforma de salud desde su implementación bajo la administración de Rosselló en la primera mitad de la década del noventa: “Dejar que las aseguradoras y los intermediarios se apoderen del sistema y, por ende, está fuera del control del Gobierno, el control del sistema de salud”.
Tanto Rivera, como Vázquez Quintana y Ramos coincidieron en que lo ideal es que el sistema de salud de Puerto Rico evolucione hacia un sistema de pagador único, que reduzca los costos administrativos y las ganancias que las compañías aseguradoras agregan a la prestación de servicios de salud.
La presidenta de COSADESA favoreció que sea una sola aseguradora la que administre el plan, luego de pasar por un proceso de subasta “para que ellos compitan y que resulte en un sistema de salud más económico, mejor calidad de servicio a los pacientes y un pago justo a los proveedores”. El exsecretario de Salud también favoreció esa dirección. El presidente del CMCPR tiene reservas.
“Darle a una aseguradora el control de toda la reforma en este modelo donde ASES solo supervisa, pero la aseguradora hace lo que le da la gana, le daría un poder de abuso demasiado grande”, sostuvo Ramos, quien ha defendido que se implemente un sistema universal de salud.
“No hay una fórmula única de plan universal en el mundo. Lo único que está claro es que todos los estudios dicen que los países que tienen un sistema universal, donde hay un sentido de coordinación entre los distintos sistemas, tienen mejores indicadores de salud y de vida que Estados Unidos y Puerto Rico”, manifestó.
¿Qué dicen las aseguradoras?
Como parte de este reportaje, se cuestionó a las cinco compañías aseguradoras del plan Vital las mismas interrogantes. Del total, solo MMM Healthcare (MMM Multi Health), Plan de Salud Menonita y Triple-S respondieron preguntas. Molina Healthcare y First Medical Health Plan no respondieron.
Hasta el lunes 28 de enero, MMM Healthcare contaba con 280 mil beneficiarios activos de Vital; Triple-S, con 330 mil; y Menonita, con 106 mil, aproximadamente. Ante la fecha de culminación del período de transición del nuevo modelo de salud del Gobierno de Puerto Rico, las tres aseguraron que cuentan con una red de proveedores suficiente para atender las necesidades de los beneficiarios.
Respecto a si están cumpliendo con el pago a los proveedores de servicio tal cual lo establecen los contratos, el licenciado Pedro Meléndez, director ejecutivo del Plan de Salud Menonita, afirmó: “En el Plan de Salud Menonita hemos estado pagando de manera continua e ininterrumpida, con especial prioridad a aquellos proveedores en medicina primaria, salud mental, medicamentos y dental. Continuamos trabajando para completar todas las negociaciones en proceso”.
Asimismo, Solange De Lahongrais, gerente de Operaciones de MMM Multihealth, sostuvo: “Al día de hoy (martes), de todas las reclamaciones que nos han llegado, prácticamente hemos pagado el 100 %. Todavía las reclamaciones de noviembre y diciembre no están necesariamente maduras porque tienen 90 días para procesarlas, pero de lo que nos hayan presentado, ya prácticamente hemos pagado el 100 % de las reclamaciones. Todo lo que hacemos está bien regulado y todo el tiempo tenemos que estar supliendo información de que hemos cumplido con la responsabilidad que tenemos, con el contrato que firmamos, y así lo hacemos”.
Por su parte, en declaraciones escritas, la licenciada Dorelisse Juarbe, vicepresidenta senior de Triple-S Salud, no respondió de manera específica la pregunta, pero aseguró: “Triple-S Salud ha trabajado su plan de transición según delineado y acordado con ASES. De igual forma, continuamos comprometidos con los beneficiarios y proveedores de servicio”.
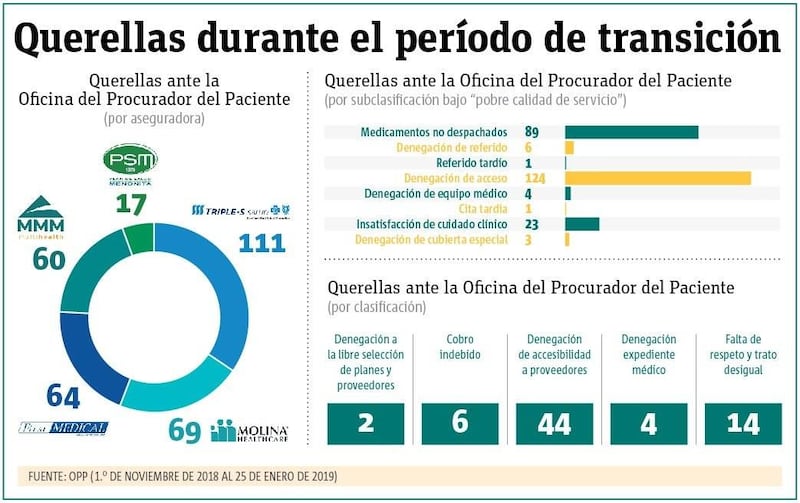
Más de 300 querellas ante la OPP
Durante el periodo de transición al nuevo modelo del sistema de salud del Gobierno de Puerto Rico, la Oficina del Procurador del Paciente (OPP) registró 321 querellas relacionadas con el plan Vital y las cinco compañías aseguradoras que lo administran.
“Entre las situaciones que se reportaron ante nuestra agencia, básicamente estuvo el problema que confrontaron los pacientes en cuanto a que aparecían inactivos en el sistema”, explicó Quetzy Soto Lugo, procuradora auxiliar de la OPP.
Durante la implantación del modelo Vital, se le asignó una aseguradora a cada paciente y muchos de ellos fueron movidos a otra compañía que no era la que tenían previo al 1.o de noviembre, indicó Soto, a partir de las situaciones reportadas ante la Oficina del Procurador.
“Cuando el paciente acudía a recibir los servicios, en muchos de los casos el paciente aparecía inactivo. No obstante, una vez se hacían las gestiones con ASES se activaba al paciente inmediatamente”, sostuvo la procuradora auxiliar.
La denegación de acceso a los servicios de salud, medicamentos no despachados y denegación de accesibilidad a proveedores de servicio fueron las tres razones con mayor cantidad de querellas radicadas.
El subprocurador interino de la OPP, Alexie Lugo, manifestó la necesidad de que ASES fortalezca su rol fiscalizador ante las compañías aseguradoras y los exhortó a “no descansar solamente en los reportes que recibe del servicio que prestan”, sino también realizar auditorías de manera constante.